骨形成の種類
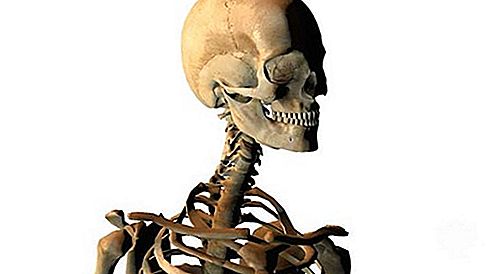
骨は胚の中で2つの一般的な方法で形成されます。ほとんどの骨の場合、一般的な形状は最初に軟骨モデルとして配置され、次に徐々に骨に置き換えられます(軟骨内骨形成)。いくつかの骨(鎖骨や頭蓋冠など)は、軟骨性中間体(膜骨形成)のない線維性組織の凝縮領域内で発生します。長骨では、海綿状の膜骨の首輪が、まず、シャフトの軟骨モデルを取り巻く線維組織に置かれます。同時に、この首輪の奥の軟骨が変性し、石灰化し始めます。次に、骨が血管を貫通し、血管が変性モデルに成長して、首輪に囲まれた石灰化軟骨を取り除きます。血管浸潤は、骨の首輪の継続的な伸展と並行して、モデルの両端に向かって進行します。これにより、中空の骨幹の端に2つの軟骨骨端からなる構造が残ります。
この時点からの成長は、2つの方法で達成されます。放射状の成長は、骨膜表面への新しい骨の沈着と骨内膜表面でのほぼ同等の吸収によって起こります。縦方向の成長には、プレート自体による新しい軟骨の生成速度とほぼ一致する速度での、成長プレートのシャフト側からの骨による軟骨の置換が含まれます。成長板は軟骨細胞の非常に秩序立った列で構成されています。骨幹から最も離れた列は、細胞の複製と軟骨の成長に関与する基底層または胚層です。縦方向の成長の複雑なシーケンスは、胚芽層から最も遠い軟骨細胞の変性、その領域の軟骨の石灰化、真骨の薄層(原発性海綿骨)の沈着、そして最後に骨髄腔を拡張する破骨細胞の吸収で構成されます縦方向の成長と並行して、シャフトの輪郭を再形成します。
軟骨の成長、変性、石灰化、そして骨による最終的な置換のこのプロセスは、脊椎動物の長さのほとんどの成長の原因です。それは最初に胚で始まり、ほとんどの種で成長板が融合して消える完全な骨格成熟まで続きます。
骨端骨化センターの出現とその最終的な融合は、どちらも通常のX線で検出できますが、通常、成長と発達の障害の評価に非常に役立つ整然とした予測可能なシーケンスに従います。軟骨内骨化の過程におけるいくつかの組織要素の複雑な相互作用のため、骨の骨幹端領域は、成長の多くの栄養的または代謝的障害の座であるか、または顕著に反映されます。この成長メカニズムが関与する疾患の例には、くる病および軟骨形成性小人症が含まれる。
骨の生理学
カルシウムとリン酸塩の平衡
骨の構造的特性と同じくらい重要なのは、体の血液および間質液のイオン組成の維持において骨が果たす役割です。真の骨を持つすべての脊椎動物は、体液カルシウムイオン濃度が1リットルあたり約50 mg(1.25ミリモル)で、リン濃度は1リットルあたり30〜100 mg(1〜3ミリモル)の範囲です。これらのレベル、特にカルシウムのレベルは、正常な神経筋機能、神経伝達、細胞膜の完全性と透過性、および血液凝固の維持に非常に重要です。カルシウムレベルが維持される堅い恒常性は、個人およびすべての高等脊椎動物のクラス全体で、そのような調節の生物学的重要性を証明しています。全身のカルシウムの約99パーセントと全身のリンの85パーセントは、骨のミネラル沈着物に存在します。したがって、骨は、循環している体液中のこれら2つのイオンの濃度の調整を仲介する位置に定量的に存在します。このような調整は、3つのホルモン制御ループ(フィードバックのある制御システム)と、少なくとも3つの局所的に作用するメカニズムによって提供されます。ホルモンループには、副甲状腺ホルモン(PTH)、カルシトニン(CT)、およびビタミンDが含まれ、カルシウムイオンとリンイオンの濃度の調節にのみ関係しています。
PTHとビタミンDは体液中のイオン化カルシウムレベルを上昇させるように作用し、CT(甲状腺の大網気管支体またはC細胞から)はそれらを抑制する作用をします。各ホルモンの分泌は、循環血液中のカルシウムイオンのレベルによって制御されます。通常のカルシウム濃度では、3つのホルモンすべての分泌レベルが低くなります。イオン化カルシウムの血中濃度が低下すると、PTHの合成と分泌がほぼ即座に増加します。PTHには、血中カルシウム濃度を維持する上で3つの主要な作用があります。それは腎臓を直接刺激して、そうでなければ尿中に排泄される限外濾過液からのカルシウムの尿細管再吸収を増強する。また、腎臓を刺激して、ビタミンDの主要な循環形態をカルシウムに活性化します。カルシトリアルは循環に入り、小腸に移動し、そこで食物カルシウムの血流への吸収効率を高める働きをします。
PTHおよびcalcitrialは、骨芽細胞を刺激して破骨細胞分化因子(ODF)を生成することもできます。ODFが表面にある骨芽細胞は、破骨細胞(単球)の前駆細胞と相互作用して、成熟破骨細胞になるように誘導できます。次に破骨細胞は塩酸と酵素を石灰化した骨に放出し、カルシウムとリンを循環に放出します。したがって、体のカルシウム需要を満たすのに不十分な食事性カルシウムがある場合、PTHと石灰質の両方が骨芽細胞に協調して働き、破骨細胞の前駆体を動員して成熟破骨細胞になります。カルシウムの適切な食事摂取によって体のカルシウムのニーズが満たされると、PTHと石灰質の両方が骨芽細胞に作用してその活動を高め、その結果、骨の形成と石灰化が増加します。カルシトニンは破骨細胞と直接相互作用する唯一のホルモンであり、破骨細胞は受容体を持っています。それは成熟した破骨細胞の活動を減少させ、それによってそれらの機能を阻害します。
PTHおよびcalcitrialも血清リン濃度を維持する上で重要です。PTHは腎尿細管リンの再吸収を妨害し、リンの腎排泄を促進します。血流中のリンのレベルを下げる働きをするこのメカニズムは、リン酸塩のレベルが高いと破骨細胞の再吸収が阻害され、レベルが下がるので重要です。カルシウムイオン自体も破骨プロセスに同様の影響を及ぼします。高レベルはPTHなどの全身作用剤の効果を抑制し、低レベルは増強します。一方、PTHは、カルシトリアルの産生を刺激し、それが次に小腸を刺激して、食事性リンの吸収効率を高めます。
ビタミンDの欠乏は、骨格の石灰化を低下させ、子供にはくる病、成人には骨軟化症を引き起こします。石灰化の欠陥は、腸内カルシウム吸収の効率の低下が原因であり、その結果、血液中のイオン化カルシウム濃度が低下します。これにより循環中のPTHが増加し、尿中へのリンの排泄が促進されるため、血清カルシウムが増加し、血清リンが減少します。
カルシトニンの正確な機能は完全には理解されていません。しかし、破骨細胞の活性を低下させることにより、高カルシウムイオンレベルの上昇を相殺し、骨吸収を抑制することができます。